Patologie stawowe należą do najczęstszych spośród wszystkich zaburzeń układu mięśniowo-szkieletowego. Choroby zapalne i niezapalne znacznie pogarszają jakość życia człowieka iw wielu przypadkach powodują niepełnosprawność. Jedną z najczęstszych chorób jest choroba zwyrodnieniowa stawu kolanowego. Objawy patologii są częściej ostre i wymagają wykwalifikowanej pomocy.
Przyczyny choroby
W medycynie choroba nazywana jest również chorobą zwyrodnieniową stawów, gonartrozą, deformującą chorobą zwyrodnieniową stawów (DOA). Artroza to uogólniona nazwa wszystkich chorób zwyrodnieniowych i dystroficznych stawów stawowych i międzykręgowych. Naruszenie w okolicy stawu kolanowego nazywa się gonartrozą.
Charakteryzuje się uszkodzeniem chrząstki w stawie kolanowym.
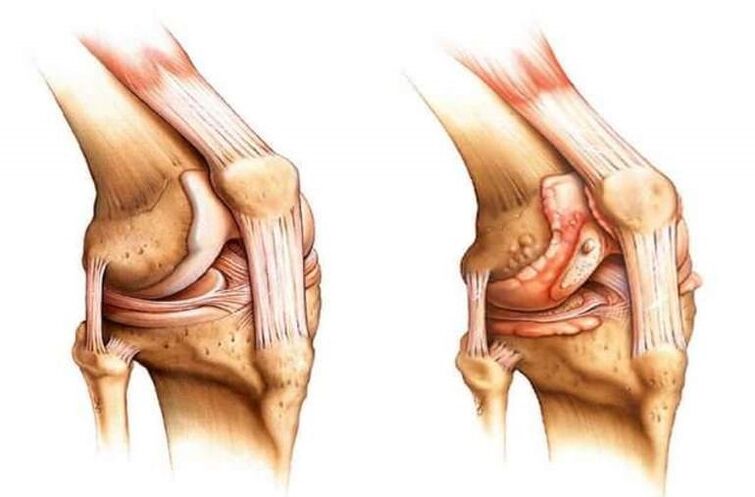
Patologia polega na zmianach zwyrodnieniowych i dystroficznych w tkance kostnej i chrzęstnej, charakteryzujących się stopniowym ścieńczeniem chrząstki w stawie i równoległym tworzeniem się narośli kostnych.
To staje się reakcją organizmu na tarcie i zwiększony nacisk. Najbardziej prawdopodobnymi przyczynami objawów gonartrozy stawu kolanowego są:
- Urazy pourazowe o łagodnych i ciężkich postaciach z upośledzoną ruchomością stawu przez długi czas. Zerwanie więzadła lub silne siniaki często prowokują rozwój procesu zapalnego, który w rezultacie wywołuje objawy gonartrozy.
- Interwencja chirurgiczna na stawie kolanowym w celu usunięcia jakiejkolwiek wady lub ciała obcego.
- Długotrwała i nadmierna aktywność fizyczna na bieżąco. Może to wynikać ze sportów zawodowych lub specjalizacji. Stałe napięcie w okolicy połączenia prowadzi do stopniowego ścieńczenia chrząstki, co niekorzystnie wpływa na cały układ mięśniowo-szkieletowy.
- Ostre zapalenie kaletki z rozwojem ropnego zapalenia w jamie stawowej. Z reguły trudno jest pozbyć się takiej patologii w sposób zachowawczy, dlatego lekarze uciekają się do drobnej interwencji chirurgicznej, która niekorzystnie wpływa na tkankę chrzęstną.
- Zapalenie stawów o różnych postaciach i nasileniu. W tym przypadku proces zapalny jest wyraźny, przebiega z gwałtownym wzrostem temperatury i po pewnym czasie prowadzi do rozwoju artrozy.
- Dna często prowadzi również do patologii chrząstki z ciężkimi objawami klinicznymi i deformacją połączenia stawowego.
- Osłabiona odporność, która powoduje stopniowe zanikanie tkanki kostnej i chrzęstnej z powodu niezdolności organizmu do radzenia sobie z patologią.
- Złe nawyki - nadużywanie alkoholu, palenie - dość często stają się czynnikiem predysponującym do pojawienia się oznak patologii.
- Ciężkie choroby autoimmunologiczne.
- Częste patologie wirusowe i nieżytowe, które wywołują proces zapalny i rozwój zmian zwyrodnieniowych i dystroficznych.
- Nadwaga i ciężka otyłość również powodują naruszenie, ponieważ każdy dodatkowy kilogram zwiększa obciążenie stawów stawowych 10 razy, co z pewnością wpłynie na tkankę chrzęstną.
Warto zauważyć, że wszystkie te powody najczęściej wywołują wtórny rodzaj naruszenia. Istnieje również pierwotna, która różni się tym, że choroba staje się konsekwencją naturalnego procesu starzenia się organizmu. Tkanka kostna i chrzęstna ulega zużyciu, co zwiększa tarcie i stres. Rezultatem jest gonartroza.
Odmiany patologii
Istnieje kilka rodzajów stanów patologicznych, z których każdy ma swoje własne cechy. W zależności od tego, jak dotknięty jest staw, rozróżnia się następujące rodzaje zaburzeń:
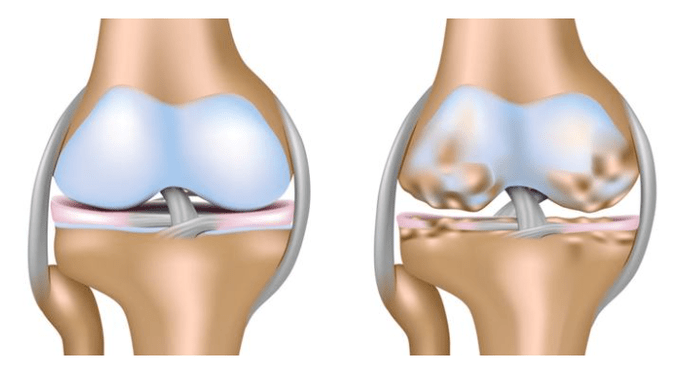
- Prawa strona charakteryzuje się pojawieniem się zmian w tkance chrzęstnej po prawej stronie. Z reguły staje się początkowym etapem choroby.
- Oznaki lewostronnej gonartrozy stawu kolanowego ze względu na charakter obrazu klinicznego nie różnią się od prawostronnego. Należy jednak zauważyć, że ten typ często rozwija się u pacjentów z nadwagą.
- Obustronny odnosi się do ciężkich postaci, dotyczy całej chrząstki i charakteryzuje się silnym bólem.
Zauważa się, że ten drugi typ częściej obserwuje się u starszych pacjentów z pierwotnym uszkodzeniem tkanek. W zależności od przebiegu procesu patologicznego rozróżnia się typy ostre i przewlekłe. Pierwszy charakteryzuje się szybkim postępem i rozwojem powikłań, drugi postępuje powoli, może nie przeszkadzać choremu przez kilka lat.
Obraz kliniczny
Oznaki gonartrozy stawu kolanowego i jej objawy w dużej mierze zależą od stopnia uszkodzenia stawu. Obecnie istnieje kilka etapów procesu patologicznego, z których każdy ma swoje własne objawy kliniczne:

- Początkowy etap charakteryzuje się brakiem wyraźnych objawów i niemożnością wizualnego rozpoznania patologii. Pacjent męczy się bardziej niż zwykle, ale odnotowuje to jako przepracowanie lub zwiększone obciążenie pracą. Staje się ospały, senny, a wydajność jest znacznie zmniejszona. Niektórzy pacjenci mają łagodną sztywność w chorym stawie podczas ruchu, zwłaszcza rano. Jednak często nie zwracają na to uwagi i nie zwracają się do specjalisty. Jeśli na tym etapie zostanie wykonane zdjęcie rentgenowskie stawu, można zauważyć zwężenie szpary stawowej, co powoduje naruszenie.
- W kolejnym etapie dyskomfort i sztywność nie znikają, a jedynie się zwiększają. Przy niewielkim i krótkim obciążeniu pacjent odczuwa silny ból w kolanie, który ustępuje dopiero po długim odpoczynku. W niektórych przypadkach staw puchnie i obrzęk ten znika w nocy, ale pojawia się ponownie w ciągu dnia. Ponieważ nacisk na tkankę chrzęstną wzrasta z powodu jej wyczerpania, pacjent często słyszy charakterystyczny chrzęst podczas ruchów. Zaburzona jest również funkcja zgięcia, ponieważ pacjent nie jest w stanie w pełni zgiąć kończyny. Na tym etapie pacjenci zwykle zwracają się do specjalisty.
- Trzeci etap jest najcięższy i charakteryzuje się wyraźnym zespołem bólowym, który towarzyszy pacjentowi nie tylko podczas ćwiczeń, ale także w spoczynku. W ciężkich przypadkach ból nie opuszcza człowieka nawet w nocy, co znacznie pogarsza jego stan. Obrzęk na tym etapie jest stale obserwowany. W worku stawowym ilość mazi stawowej jest znacznie zmniejszona, co zwiększa obciążenie i zwiększa tarcie w stawie.
- Początkowy etap charakteryzuje się brakiem wyraźnych objawów i niemożnością wizualnego rozpoznania patologii. Pacjent męczy się bardziej niż zwykle, ale odnotowuje to jako przepracowanie lub zwiększone obciążenie pracą. Staje się ospały, senny, a wydajność jest znacznie zmniejszona. Niektórzy pacjenci mają łagodną sztywność w chorym stawie podczas ruchu, zwłaszcza rano. Jednak często nie zwracają na to uwagi i nie zwracają się do specjalisty. Jeśli na tym etapie zostanie wykonane zdjęcie rentgenowskie stawu, można zauważyć zwężenie szpary stawowej, co powoduje naruszenie.
- W kolejnym etapie dyskomfort i sztywność nie znikają, a jedynie się zwiększają. Przy niewielkim i krótkim obciążeniu pacjent odczuwa silny ból w kolanie, który ustępuje dopiero po długim odpoczynku. W niektórych przypadkach staw puchnie i obrzęk ten znika w nocy, ale pojawia się ponownie w ciągu dnia. Ponieważ nacisk na tkankę chrzęstną wzrasta z powodu jej wyczerpania, pacjent często słyszy charakterystyczny chrzęst podczas ruchów. Zaburzona jest również funkcja zgięcia, ponieważ pacjent nie jest w stanie w pełni zgiąć kończyny. Na tym etapie pacjenci zwykle zwracają się do specjalisty.
- Trzeci etap jest najcięższy i charakteryzuje się wyraźnym zespołem bólowym, który towarzyszy pacjentowi nie tylko podczas ćwiczeń, ale także w spoczynku. W ciężkich przypadkach ból nie opuszcza człowieka nawet w nocy, co znacznie pogarsza jego stan. Obrzęk na tym etapie jest stale obserwowany. W worku stawowym ilość mazi stawowej jest znacznie zmniejszona, co zwiększa obciążenie i zwiększa tarcie w stawie.
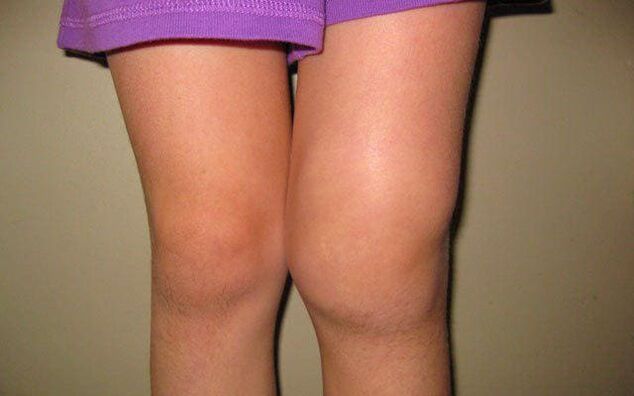
Z reguły ból zakłóca sen pacjenta, staje się on drażliwy i odczuwa ciągłe zmęczenie. Apetyt jest osłabiony lub całkowicie zanika, co powoduje pogorszenie pracy układu pokarmowego i sercowo-naczyniowego.
Brak normalnego snu często prowadzi do załamania nerwowego, zwłaszcza u pacjentów w podeszłym wieku lub młodych ludzi, którzy wykonują intensywną pracę fizyczną. Upośledzenie pamięci i spadek koncentracji uwagi stają się również wynikiem niewystarczającego odpoczynku pacjenta.
Zwykle patologia przebiega bez temperatury, ale w zaawansowanych stadiach, gdy chrząstka jest całkowicie zniszczona, wzrasta tarcie kości i ciśnienie między nimi, co wywołuje proces zapalny.
Ciało stara się przywrócić równowagę i zmniejszyć obciążenie połączenia. Z tego powodu w stawie rozwijają się osteofity lub narośla kostne. Stają się przyczyną deformacji w zaawansowanych stadiach procesu patologicznego.
Najbardziej niebezpiecznym powikłaniem takich naruszeń będzie całkowite unieruchomienie pacjenta i niepełnosprawność. Z reguły dzieje się tak przy braku odpowiedniego leczenia lub ignorowaniu objawów choroby zwyrodnieniowej stawu kolanowego przez długi czas.
Metody diagnostyczne
W celu dokładnej diagnozy lekarz sugeruje, aby pacjent przeszedł pełne badanie. Jest to konieczne nie tylko do zidentyfikowania przyczyny, ale także do prawidłowego doboru leków niezbędnych do terapii. Pierwszym krokiem będzie rozmowa z pacjentem i identyfikacja prawdopodobnych przyczyn. Szczególną rolę odgrywa styl życia, czynności zawodowe i nawyki. Kolejnym krokiem będzie zbadanie chorej kończyny i określenie stopnia uszkodzenia.
Jeśli nie ma widocznych oznak patologii, choroba jest na wczesnym etapie. Następnym krokiem będzie zebranie wywiadu i zidentyfikowanie przewlekłych patologii, które mogą stać się czynnikiem predysponującym. Następnie pacjent oddaje krew do badań laboratoryjnych. Wykrycie w nim śladów stanu zapalnego w postaci zwiększonego poziomu leukocytów sugeruje, że jakiś proces spowodował rozwój zaburzenia.
Obowiązkowym momentem w diagnozie będzie badanie rentgenowskie w celu dokładnego określenia stopnia gonartrozy. Zdjęcie zwykle pokazuje obszary całkowitego zniszczenia chrząstki, a także liczbę osteofitów i ich lokalizację. Pomaga to wyjaśnić wstępną diagnozę i przepisać odpowiednie leczenie.
Czasami na zdjęciu rentgenowskim nie można zobaczyć dokładnego obrazu i stopnia uszkodzenia stawu. W takim przypadku zaleca się poddanie się badaniu ultrasonograficznemu stawu.
W skrajnych przypadkach pacjentowi przepisuje się wykonanie tomografii komputerowej. Zwykle wystarcza to do uzyskania pełnego obrazu choroby.
Terapia medyczna
Zachowawcze leczenie stanu patologicznego jest możliwe tylko na pierwszym i drugim etapie, kiedy tworzenie się osteofitów jeszcze się nie rozpoczęło. Terapia ma na celu głównie spowolnienie niszczenia chrząstki i jej odbudowę. Klasyczny schemat obejmuje stosowanie następujących leków:
- Środki z grupy środków przeciwbólowych, które pomagają złagodzić ból. Pozwól pacjentowi poczuć się lepiej, popraw nocny sen. W szpitalu skuteczne są zastrzyki, które wykonuje się od 1 do 3 razy dziennie pod nadzorem specjalisty. Nie zaleca się korzystania z funduszy przez długi czas, ponieważ nie wpływają one na przebieg procesu patologicznego, a jedynie łagodzą ostry ból.
- Niesteroidowe leki przeciwzapalne. Środki są dostępne w postaci tabletek i wstrzyknięć, mogą nie tylko wyeliminować ostry ból, ale także spowolnić postęp patologii, złagodzić miejscową gorączkę i obrzęk oraz poprawić funkcje motoryczne. Przy regularnym przyjmowaniu przez 7-10 dni we krwi pacjenta obserwuje się stałe stężenie aktywnych składników leku, co zapewnia przedłużone działanie. Nie zaleca się przyjmowania leków przez długi czas, gdyż często niekorzystnie wpływają one na układ pokarmowy. Z tego powodu nie powinny być przyjmowane przez pacjentów z ciężkimi wrzodami trawiennymi lub innymi zaburzeniami.
- Chondroprotektory pomagają przywrócić chrząstkę w dotkniętym stawie i zwiększyć ilość mazi stawowej. Z reguły takie leki zawierają glukozaminę i chondroitynę. Zaleca się zażywanie ich przez długi czas. Zazwyczaj zaleca się kurs 8-12 tygodni z regularnymi wizytami u specjalisty w celu wykrycia poprawy. Dłuższy odbiór jest możliwy z wyraźnymi wskazaniami.
- Glukokortykoidy. Stosuje się je w leczeniu zaawansowanych przypadków, gdy zespół bólowy nie jest eliminowany konwencjonalnymi środkami. Pomaga złagodzić obrzęki i zmniejszyć ból. Dozwolone jest stosowanie tylko w szpitalu w postaci zastrzyków domięśniowych lub dożylnych.
- Niesteroidowe leki przeciwzapalne. Środki są dostępne w postaci tabletek i wstrzyknięć, mogą nie tylko wyeliminować ostry ból, ale także spowolnić postęp patologii, złagodzić miejscową gorączkę i obrzęk oraz poprawić funkcje motoryczne. Przy regularnym przyjmowaniu przez 7-10 dni we krwi pacjenta obserwuje się stałe stężenie aktywnych składników leku, co zapewnia przedłużone działanie. Nie zaleca się przyjmowania leków przez długi czas, gdyż często niekorzystnie wpływają one na układ pokarmowy. Z tego powodu nie powinny być przyjmowane przez pacjentów z ciężkimi wrzodami trawiennymi lub innymi zaburzeniami.
- Chondroprotektory pomagają przywrócić chrząstkę w dotkniętym stawie i zwiększyć ilość mazi stawowej. Z reguły takie leki zawierają glukozaminę i chondroitynę. Zaleca się zażywanie ich przez długi czas. Zazwyczaj zaleca się kurs 8-12 tygodni z regularnymi wizytami u specjalisty w celu wykrycia poprawy. Dłuższy odbiór jest możliwy z wyraźnymi wskazaniami.
- Glukokortykoidy. Stosuje się je w leczeniu zaawansowanych przypadków, gdy zespół bólowy nie jest eliminowany konwencjonalnymi środkami. Pomaga złagodzić obrzęki i zmniejszyć ból. Dozwolone jest stosowanie tylko w szpitalu w postaci zastrzyków domięśniowych lub dożylnych.
Oprócz takich środków pacjentowi przepisuje się kurs przy użyciu środka zewnętrznego w postaci maści, kremu lub żelu. Ta ostatnia opcja jest najkorzystniejsza, ponieważ szybko przenika do jamy stawowej i ma działanie terapeutyczne. Mogą być używane w ciągu 14 dni. Nie zaleca się samodzielnego przedłużania kursu, ponieważ wzrasta ryzyko powikłań.
W najcięższych przypadkach pacjent jest wstrzykiwany bezpośrednio do jamy stawowej. Można jeździć konwencjonalnymi środkami przeciwbólowymi, ale najlepszy efekt terapeutyczny osiąga się wprowadzając preparaty kwasu hialuronowego. Zastrzyki wykonuje się 1 raz w ciągu 7 dni. Aby całkowicie wyeliminować ból, wystarczy 3-5 zastrzyków. Po takiej terapii efekt utrzymuje się przez 6 miesięcy. Pacjent ma zdolność normalnego poruszania się, a zespół bólowy prawie całkowicie zanika.
Jeżeli żadna z metod nie przynosi oczekiwanego rezultatu, a stan pacjenta pogarsza się, przeprowadza się operację wymiany stawu na protezę. Wymień całe złącze lub jego poszczególne części. Jest to zwykle wskazane w przypadku artrozy wywołanej ciężkim urazem kolana. Operacja wykonywana jest w znieczuleniu ogólnym, a okres rekonwalescencji jest dość długi i trudny.
Gonartroza jest ciężką patologią zwyrodnieniowo-dystroficzną, która niewłaściwie leczona prowadzi do niepełnosprawności pacjenta. Zaleca się natychmiastowe skonsultowanie się z lekarzem, gdy pojawią się pierwsze oznaki naruszenia.














































